La parodontite
La parodontite (vous pouvez cliquer sur le lien vert) est une maladie d’origine bactérienne, qui survient le plus souvent lorsque les mécanismes immunitaires sont affaiblis.
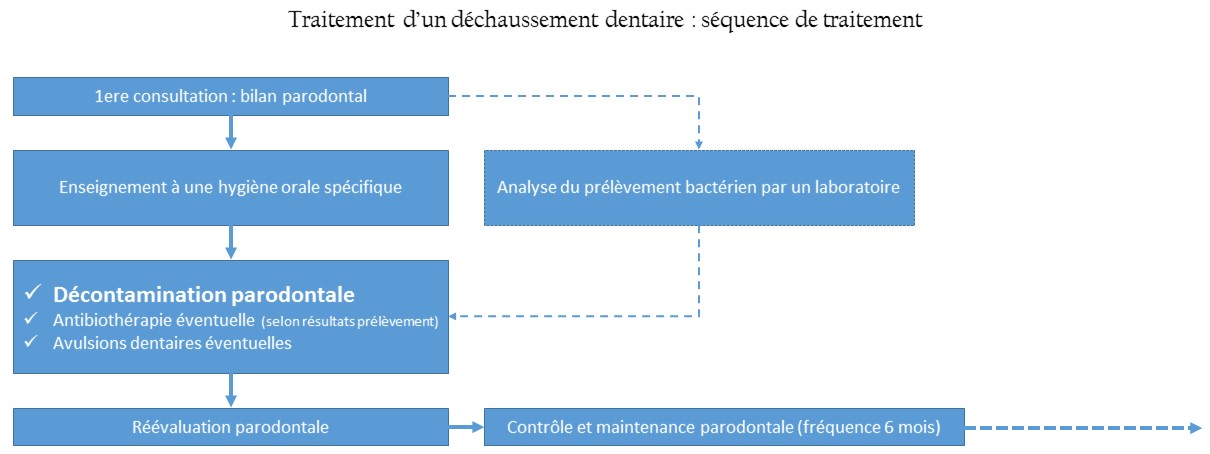
La parodontite débute généralement par une inflammation de la gencive (gingivite) qui s’étend progressivement vers le tissu osseux, en formant des « poches » infectées entre la gencive et la dent.
 Source de l'image: Dentaly.org
Source de l'image: Dentaly.org
En l’absence de traitement, la parodontite peut entraîner une destruction de l’os et un déchaussement, voire une perte des dents.
|
Remarque Il existe plusieurs formes de parodontites et leur classification a longtemps été débattue. Les spécialistes parlent préférentiellement de « maladies parodontales », qui regroupent toutes les atteintes du parodonte. La plus récente classification distingue les gingivites (plus superficielles) des parodontites qui atteignent l’os. |
Types de parodontites
Parmi les parodontites, on distingue généralement :
- la parodontite chronique, qui a un taux de progression lent à modéré.
- la parodontite agressive, qui peut être localisée ou généralisée.
La parodontite peut également survenir en marge de maladies comme le diabète, le cancer ou l’infection à VIH/sida, par exemple. Les dentistes parlent alors de parodontite associée à une maladie générale.
Une autre façon de classer les parodontites consiste à se fonder sur l’âge de survenue de la maladie. Ainsi, on peut distinguer :
- les parodontites de l’adulte, qui sont de loin les plus fréquentes.
- les parodontites précoces de l’enfant et de l’adolescent, qui évoluent rapidement.
Qui est touché ?
Selon les sources, on estime que les maladies parodontales touchent, à des degrés divers, 20 à 50% des adultes dans la plupart des pays du monde.
L’Organisation Mondiale de la Santé (OMS) estime quant à elle, en se fondant sur 80 études faites dans plus de 30 pays, que 10 à 15 % des adultes souffrent de parodontite sévère dans le monde.
Une étude menée récemment aux États-Unis confirme que près de la moitié des adultes sont atteints de parodontite à un stade léger, modéré ou grave. La prévalence et la gravité de la maladie augmentent avec l’âge. Cette même étude souligne qu’environ 65% des personnes de plus de 65 ans présenteraient une parodontite modérée ou grave.
La parodontite agressive, qui touche davantage les jeunes, est plus rare. On estime qu’elle touche 0,1 à 0,2 % de la population en Europe, et jusqu’à 5 à 10% des Nord-Américains d’origine hispanique ou africaine.
Causes de la maladie
La parodontite est une maladie d’origine complexe qui fait intervenir deux facteurs :
- des bactéries buccales, néfastes ou « pathogènes ».

- un affaiblissement ou un manque de réactivité du système immunitaire, qui laisse ces bactéries gagner du terrain et se multiplier.
Plusieurs facteurs peuvent contribuer à l’apparition d’une parodontite /
- Une mauvaise hygiène bucco-dentaire avec une absence de brossage des dents ou un brossage insuffisant
- Certaines maladies comme le diabète
- Le tabagisme
- Une consommation excessive d’alcool
- Des facteurs génétiques
- Une infection par des virus et notamment du VIH ou certains virus du type de l’herpès
- Certains traitements et médicaments comme les anticoagulants, les antiépileptiques, les médicaments antirejet après une transplantation ou des antihypertenseurs
- Le stress
- L’âge, car le risque augmente lorsque l’on vieillit
- Les changements hormonaux chez les femmes : la puberté, la grossesse et la ménopause sont des moments de grands changements qui augmentent le risque de développer des maladies parodontales
La parodontite peut aussi être une manifestation associée à certaines maladies générales, comme le diabète.
Des centaines d’espèces différentes de bactéries vivent dans la bouche. Certaines sont bénéfiques mais d’autres néfastes pour la santé bucco-dentaire. Ces bactéries forment un film sur les gencives et les dents, qui constitue la plaque dentaire.
Cette plaque dentaire est éliminée lors du brossage des dents, mais elle se reforme rapidement et peut se solidifier en tartre.
En quelques jours, le tartre peut provoquer une inflammation des gencives qu’on appelle gingivite. Progressivement, si le système immunitaire ne réagit pas de façon assez virulente, l’équilibre entre « bonnes » et « mauvaises » bactéries va se rompre. Les bactéries néfastes comme les Porphyromonas gingivalis vont prendre le dessus et s’attaquer aux gencives, jusqu’à détruire les tissus environnants. C’est ainsi que la parodontite débute. A chaque forme de parodontite est associée un type de bactérie différent, ce qui rend l’étude de ces maladies assez complexe.
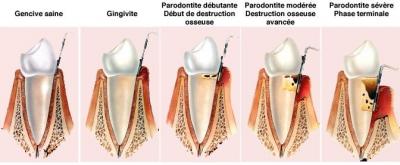
Les symptomes de la maladie parodontales sont nombreux (source: Dentaly.org):
- Un saignement au niveau de la gencive
- Un gonflement de la gencive (œdème)
- La formation de poches entre la gencive et la surface de la racine dentaire
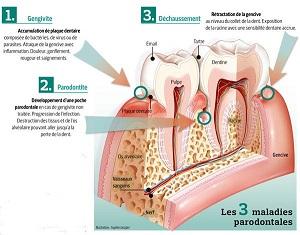
- Un déchaussement de la dent qui fait qu’elle est plus visible
- Des douleurs mais elle peut très bien être indolore
- Une ou plusieurs dents qui bougent
- Une mauvaise haleine
- Un mauvais goût dans la bouche
Évolution et complications possibles
La parodontite survient lorsqu’une gingivite n’est pas soignée et qu’elle progresse. En l’absence de traitement, la parodontite peut conduire à la chute des dents.
La parodontite chronique de l’adulte évolue lentement, sur plusieurs années.
La parodontite agressive débute vers l’adolescence ou avant l’âge de 30 ans et subit une évolution rapide.
Par ailleurs, la parodontite chronique est associée à une inflammation prolongée, qui a des effets négatifs sur tout l’organisme et qui peut augmenter le risque de maladies cardiovasculaires, entre autres.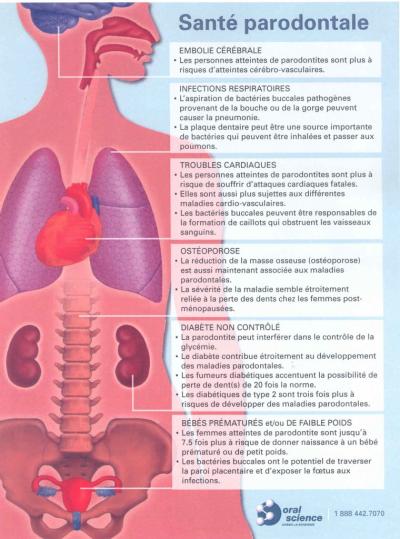
Il est donc essentiel de consulter un dentiste au moindre saignement de gencive afin d’augmenter ses chances de guérison. Si le problème n’est pas traité et que la perte osseuse est très importante, il sera difficile de poser des implants et il vous faudra recourir à d’autres techniques qui sont beaucoup plus chères.
Traitement de la Parodontite
Le déchaussement dentaire n’est pas une fatalité ! Une parodontite peut être stabilisée rapidement et sans douleur par une thérapeutique mini-invasive : la décontamination parodontale.
Principes du traitement
Une parodontite est stabilisée lorsque les poches parodontales disparaissent. Rappelons que les poches parodontales sont les espaces qui se forment à cause de la maladie entre les racines dentaires et les gencives qui les entourent. L’objectif du traitement est de parvenir à la fermeture de toutes les poches parodontales autour de toutes les dents.
Le traitement du déchaussement dentaire repose à la fois sur le travail effectué au fauteuil et sur le patient lui-même :
- Le Dr Vergé va vous guider pour que vous parveniez à modifier vos habitudes d’hygiène orale : un patient atteint de parodontite présente en effet une situation parodontale particulière, qui l’oblige à nettoyer ses dents et ses gencives de façon très spécifique.
- Nous réalisons ensuite une décontamination du parodonte. Le protocole que nous utilisons est non chirurgical, donc très doux. Il n’y a pas d’incision, ni de suture, pas d’œdème, ni d’ecchymose, peu ou pas de douleurs après traitement.
La décontamination parodontale permet à la gencive de coller très fortement à la racine dentaire, à tel point qu’il se forme un joint étanche, c’est la clef du traitement. La formation de ce joint gingival protège l’os alvéolaire et le ligament parodontal des bactéries, car ces dernières sont maintenues à distance. D’autre part, la formation de ce joint entraine la disparition de la niche écologique non accessible au brossage : les bactéries ne peuvent plus proliférer hors de tout contrôle.
Déroulement du traitement
Le traitement de la parodontite se déroule en général sur quatre rencontres, mais ne comporte que deux séances de traitement à proprement parler. De surcroit, ce traitement est mini-invasif, et donc n’entraine que très peu d’inconfort ou de douleurs.
1- Bilan parodontal et plan de traitement
Un bilan est réalisé sur la base des différents examens locaux permettant ainsi d'établi un diagnostic précis.
Ce bilan s'accompagne le plus souvent d'un sondage afin d'évaluer l'étendue des pertes d'attache reflétant la perte osseuse.
Il peut également englober un prélèvement bactériant qui permettra de cibler de façon plus précise la flore bactérienne pathogène présente au fond de ces poches parodontales.
Si ce prélèvement bactérien a été réalisé, les résultats communiqués par le laboratoire de microbiologie sont lus et décryptés. En fonction des espèces bactériennes détectées, il peut être décidé de vous prescrire un ou plusieurs antibiotiques spécifiques pour compléter la décontamination des tissus parodontaux.
2 et 3- Décontamination du parodonte en deux séances et nouvel enseignement de l'hygiène bucco-dentaire en adéquation avec la maladie parododntale
Bien entendu vous n’avez pas mal pendant ce traitement réalisé sous anesthésie locale. Le traitement repose sur une triple décontamination (voir schéma ci-après) :
- Décontamination de la racine dentaire. La racine de la dent est nettoyée en passant par la poche parodontale avec des micro-instruments vibrant à des fréquences ultra-soniques. Ils permettent le décollement des substances contaminant la racine : bactéries, tartre, tabac éventuellement, polluants divers… On parle aussi de surfaçage radiculaire, car l’objectif est de changer l’état de surface de la racine dentaire, et de désorganiser le biofilm bactérien contaminant les surfaces des racines de vos dents . Pour rendre ce traitement le plus minutieux possible, il est effectué avec des instruments de très petite taille et des loupes grossissantes.
- Décontamination de la poche parodontale. Une irrigation par une solution antiseptique est rendue plus efficace par activation au LASER. L’irrigation permet d’éliminer les bactéries présentes dans la poche parodontale.
- Décontamination de la gencive. Le LASER (vous pouvez cliquer sur le lien vert) permet également de réaliser la décontamination de la gencive. L’emploi d’un LASER semble également permettre une réduction des suites de l’intervention en termes de douleur et de sensibilités dentaires, ainsi qu’une biostimulation de la gencive traitée… LASER est l’acronyme de l’anglais « Light Amplification by Stimulated Emission of Radiation » ; en français : « amplification de la lumière par émission stimulée de rayonnement ». Un LASER est un appareil qui émet un rayon de lumière étroit et précis. Ce rayon lumineux concentre une grande quantité d’énergie qui va être plus ou moins absorbée par le tissu ciblé. La longueur d’onde du rayon de lumière émise par le LASER détermine ses applications.
Enseignement à une hygiène orale spécifique en parallele à la décontamination
Un patient atteint de parodontite nécessite d’avoir une hygiène orale spécifique. Les techniques de nettoyage destinées à éliminer les bactéries s’accumulant à l’interface entre les dents et les gencives vous sont enseignées pour que vous puissiez les mettre quotidiennement en application.
4 – Réévaluation parodontale
Cette consultation intervient 6 à 8 semaines mois après la séance de décontamination. Dans la plupart des cas, la sonde ne s’enfonce plus entre la dent et la gencive, ce qui signe un arrêt de la maladie. Un joint gingival étanche s’est formé et protège l’os qui maintient vos dents.
En résumé, le schéma ci-dessous illustre les étapes habituelles du traitement d’un déchaussement dentaire :
Malheureusement, il arrive que les méthodes non invasives et que le traitement parodontite ne suffisent pas et que l’on n’obtienne pas de résultat. Il peut alors être nécessaire d’avoir recours à la chirurgie. Les techniques sont différentes selon les lésions à traiter. Il en existe 3 :
- La technique du lambeau d’assainissement : dans ce cas, le chirurgien-dentiste va décoller la gencive de la dent afin d’être au plus près de la racine osseuse. Il va enlever le tartre et la plaque dentaire et améliorer l’environnement osseux de la dent. Cette méthode entraînera une cicatrisation complète de la gencive sur la dent. La poche parodontale sera alors supprimée.
- La technique de régénération tissulaire guidée : elle va régénérer les tissus de la gencive. Comment ? En restaurant les tissus de soutien perdus. Pour cela, le chirurgien-dentiste va mettre en place une membrane qui formera une barrière à l’intérieur du parodonte. Le tissu va pouvoir alors se reformer dans cet espace créé.
- La technique du comblement osseux : cette méthode permet de remplacer l’os touché par des matériaux synthétiques.
Une fois que le traitement parodontite est sous contrôle, vous devez consulter régulièrement votre dentiste.